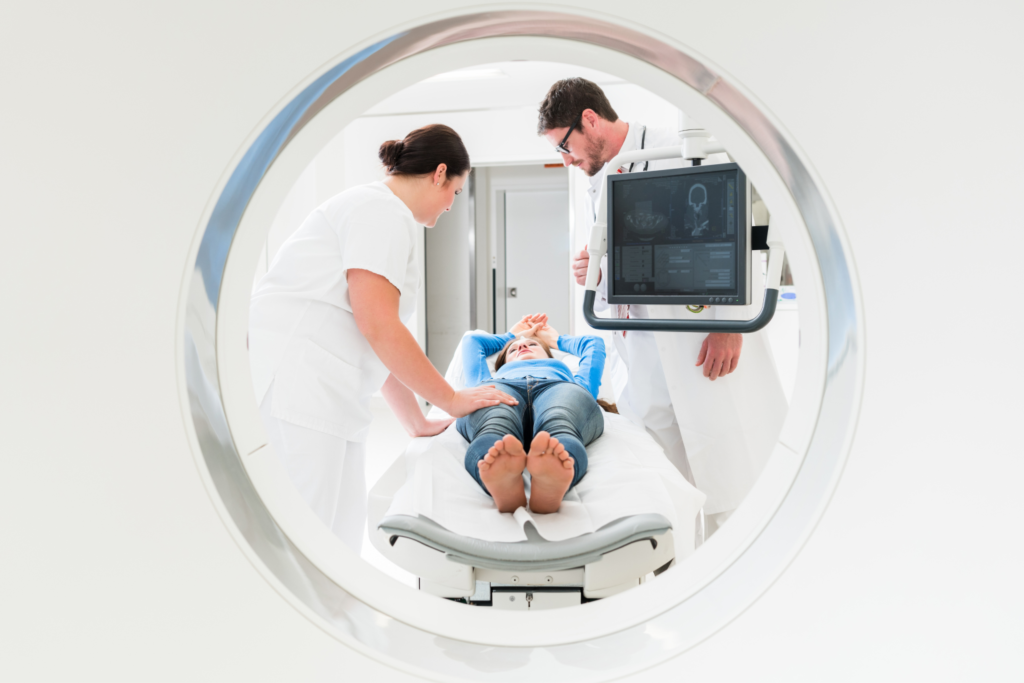
El Máster en Medicina Nuclear de ISEIE España es un programa de especialización avanzada diseñado para formar profesionales expertos en esta disciplina médica de alta precisión diagnóstica y terapéutica. Este máster capacita a los participantes en el uso de tecnologías de vanguardia y sustancias radioactivas para el diagnóstico temprano y tratamiento de diversas patologías, desde enfermedades oncológicas hasta trastornos cardiovasculares, endocrinos y neurológicos.
La medicina nuclear representa una especialidad médica que utiliza sustancias radioactivas para realizar diagnósticos precisos y tratamientos específicos de múltiples enfermedades. Esta disciplina se apoya en tecnología de punta, incluyendo gammacámaras y equipos especializados que captan radiaciones emitidas por isótopos administrados al paciente, generando imágenes completas de órganos y sistemas en tiempo real. Los exámenes de medicina nuclear identifican actividades moleculares en etapas tempranas de la enfermedad y evalúan la respuesta del paciente a tratamientos específicos, lo que la convierte en una herramienta fundamental para la medicina moderna de precisión.